María Antonieta de las Nieves, a Chiquinha, de 'Chaves', é internada com sintomas de ansiedade sever
Segundo a revista mexicana ‘TVNotas’, a afilha da atriz informou que ela está com deficiência de sódio, mas já recebeu alta.
Por Redação g1.
María Antonieta de las Nieves, atriz mexicana conhecida por seu trabalho como a Chiquinha, do humorístico "Chaves", foi internada com sintomas de ansiedade severa na última semana. Segundo a revista “TVNotas”, a atriz de 78 anos foi hospitalizada na quarta-feira (20) e, durante a internação, foi diagnosticada com um possível dano neurológico.
Após exames, foi descoberta uma deficiência de sódio, relacionada a uma deterioração neurológica.
Uma amiga da atriz relatou que ela já havia apresentado crises de ansiedade semelhantes em outras ocasiões. "Mas desta vez foi mais forte. Ela nos deu um susto."
Verónica Fernández, filha de María Antonieta de las Nieves, afirmou à "TV Notas" que a atriz já recebeu alta e está em casa. "Baixou um pouquinho o sódio, mas ela está bem", afirmou,
Segundo o jornal El Tiempo, las Nieves já havia apresentado alguns sintomas que indicavam algum problema de saúde semanas antes. Durante uma entrevista no Peru, ela apresentou dificuldade em se expressas com fluidez e de engolir a saliva.
DPE promoverá mutirão com exames de DNA gratuitos em Guanambi
De Licínio de Almeida para a Medicina: Álvaro Filho se forma e inicia carreira como Clínico Geral
Quais doenças podem crescer com o aquecimento global?
Estudos mostram que o calor extremo agrava problemas crônicos, aumenta a mortalidade e favorece arboviroses como a dengue.
Por
O aumento das temperaturas não provoca apenas desconforto. Ele representa uma ameaça concreta à saúde pública. Pesquisas mostram que ondas de calor já estão associadas ao crescimento de doenças respiratórias, cardiovasculares, neurológicas, renais, além do avanço de arboviroses como a dengue. O calor, literalmente, adoece.
Isso ocorre porque o corpo humano precisa fazer um esforço extra para manter a temperatura interna estável. Em dias muito quentes, os batimentos cardíacos aceleram, a pressão pode subir e a desidratação se torna mais frequente, sobrecarregando o sistema circulatório. O impacto é especialmente grave para quem já vive com doenças crônicas como diabetes, hipertensão ou Alzheimer.
Estudos recentes mostram que esse impacto já é visível no Brasil. Entre 2000 e 2018, quase 50 mil mortes foram associadas a extremos de calor, segundo levantamento da Fiocruz e da Universidade de Lisboa. No Rio de Janeiro, uma análise da Secretaria Municipal de Saúde apontou que a mortalidade de idosos e pessoas com comorbidades aumentou nos dias mais quentes.
Além das doenças diretamente ligadas ao calor, o aquecimento global também estimula o avanço de vírus transmitidos por vetores. O mosquito da dengue, por exemplo, se beneficia de temperaturas altas e maior umidade. Em 2024, o ano mais quente da história do país, o Brasil bateu o recorde de casos: mais de 6 milhões de infecções por dengue foram registradas.
a COP 30 e nosso futuro
Segundo a revista científica The Lancet, o risco de transmissão da dengue hoje é 11% maior do que há uma década. E o problema não se restringe aos trópicos. Mosquitos transmissores da doença já avançam para regiões temperadas: só em 2023, foram mais de cem casos autóctones de dengue registrados em países europeus como França, Espanha e Itália.
Diante desse cenário, especialistas alertam que a crise climática não é apenas ambiental — é uma crise de saúde pública. Os efeitos do calor extremo, da mudança no regime de chuvas e da proliferação de vetores já são mensuráveis. Preservar o clima, portanto, não é só proteger o planeta: é proteger vidas.
Caetité: Criança é Diagnosticada Com Meningite Bacteriana
Licínio de Almeida: Vacina contra a Covid-19 está disponível na UBS Dr. Marcelo Silveira.
? Segunda a sexta-feira
? Das 7h30 às 12h e das 13h30 às 16h
? Documentos necessários: Cartão do SUS, documento com foto e Cartão de Vacinação
? Doses disponíveis: Infantil, reforço e atualizações
Baiano com paralisia cerebral lança biografia após médicos afirmarem que ele não conseguiria ler
Intitulado 'Diário de Rafael', livro traz o dia a dia de superação do jovem de 25 anos, que mora no sudoeste da Bahia. Psicólogo destaca importância do trabalho para romper estereótipos.
Por g1 BA e TV Sudoeste.
Um jovem baiano diagnosticado com paralisia cerebral lançou um livro mesmo após os médicos afirmarem que ele não conseguiria aprender a ler. "O Diário de Rafael" é um relato da história de superação de Rafael Sousa, de 25 anos, morador da cidade de Nova Itarana, no sudoeste da Bahia.
"Aquele menino desacreditado virou escritor!", ressaltou Rafael.
Segundo a mãe do jovem, Rosângela Sousa, o indicativo de analfabetismo veio após uma série de testes e exames que identificaram a doença. A paralisia cerebral é provoca por lesões ou defeitos no cérebro que ocorrem durante o desenvolvimento, antes do bebê nascer.
"Quando ele nasceu, ele tinha paralisia cerebral e eu não sabia. Comecei a levar para os médicos e eles não me diziam nada. Até que o levei para um hospital de Salvador, e fiquei 10 anos ainda levando, para ver a evolução. Mas chegou um dia que os médicos falaram: 'Mãe, ele vai depender muito de você na vida'", afirmou, em entrevista à TV Sudoeste, afiliada da TV Bahia na região.
Para Rafael, ter desenvolvido as habilidades é um milagre. Por isso, ele conta que viu no livro a possibilidade de inspirar outras pessoas que receberam o mesmo diagnóstico, contanto sua história de superação.
"Eu não tenho vergonha de dizer que foi milagre de Deus eu aprender a ler, escrever, andar com cadeira de rodas, vencer preconceitos e hoje estar aqui contando minha história. Minha mãe, sempre de mãos dadas comigo, me ensinou que a oração tem poder, e que quando tudo falha, Deus entra em cena e faz o impossível acontecer", afirmou, em entrevista ao g1.
Segundo Rafael, antes a obra era apenas um diário com desabafos sobre dificuldades e conquistas, mas com o tempo ele percebeu que o que escrevia poderia ajudar outras pessoas parecidas com ele.
"Transformar o diário em livro foi como dizer ao mundo: 'Olha, eu estou aqui. Eu venci. E você também pode'".
O diário virou livro através do apoio da Lei Paulo Gustavo, criada após a morte do ator e humorista, e foi lançado em maio deste ano. Desde então, Rafael tem participado de entrevistas e palestras em escolas na Bahia.
Para o psicólogo Fabrício Souza, o livro escrito por Rafael é importante não só para as pessoas com deficiência, mas também para quem não convive com essa realidade.
"A partir do momento que as pessoas têm contato com os escritos e as obras de pessoas com deficiência, elas começam a perceber um sujeito de existência, uma pessoa que tem sua vida, sua autonomia, e que não se resume a sua deficiência", afirmou.
Ministério Público denuncia três pessoas por abandono de idosa na Bahia; mulher acumulava 70 gatos e
Denunciados são sobrinhos da vítima, que não teve filhos e foi diagnosticado com esquizofrenia.
Por g1 BA.
O Ministério Público da Bahia (MP-BA) denunciou três pessoas por abandonar uma idosa de 79 anos. De acordo com a denúncia, a mulher ficou 24h caída no chão após levar uma queda e chegou a acumular 70 gatos dentro de casa.
Os suspeitos são sobrinhos da vítima, que é viúva, não teve filhos e foi diagnosticada com esquizofrenia. Eles foram denunciados por abandono de incapaz, que resultou em lesão corporal de natureza grave e exposição da integridade física e psíquica da idosa ao perigo.
O órgão não divulgou a cidade onde o caso aconteceu, mas afirmou que a idosa sofreu uma fratura grave em 2024, ao tentar trocar uma lâmpada sozinha no apartamento em que vivia. Ela caiu e ficou cerca de 24h no chão, sem nenhum auxílio dos familiares, e foi encontrada no dia seguinte por um psicólogo do Centro de Atenção Psicossocial (Caps).
Além disso, a idosa ainda acumulava mais de 70 gatos no apartamento, em ambiente insalubre e com risco elevado de proliferação de zoonoses.
Ainda conforme a denúncia, ao longo dos anos diversas intervenções foram feitas e os sobrinhos receberam notificações do Ministério Público e da rede de proteção social.
A condição de abandono expôs a idosa a sérios riscos à sua saúde física e mental, conforme atestado nos relatórios do Centro de Controle de Zoonoses e do Caps.
Licínio de Almeida: Casos de Influenza A Disparam e Secretaria de Saúde Emite Alerta e Reforça Cuida
- Febre alta repentina
- Tosse seca
- Dor de garganta
- Dor muscular e nas articulações
- Fadiga intensa
- Dificuldade para respirar (em casos graves)
- Higienização frequente das mãos com água e sabão ou álcool em gel
- Uso de máscara, especialmente em locais fechados e com aglomeração
- Cobrir nariz e boca com o braço ao espirrar ou tossir
- Evitar contato próximo com pessoas doentes
- Manter ambientes bem ventilados
- Não se automedicar – procure um médico ao sentir sintomas mais fortes
Licínio de Almeida: Falta de água há mais de 3 dias revolta moradora do bairro do Gerais.
O hospital das despedidas, onde os pacientes vão para morrer com dignidade
BBC News Brasil esteve no primeiro — e, até o momento, o único — hospital de cuidados paliativos do SUS, onde não há pronto-socorro nem UTI.
Por Marina Rossi, Vitor Serrano.
"Era aqui que eu começava a corrida dos três faróis: de Humaitá, passava pelo Farol da Barra e ia até o Farol de Itapuã", contou Ayrton dos Santos Pinheiro, contemplando o mar de Salvador que se abria diante da sua janela.
Era uma segunda-feira no início de junho, céu claro na capital da Bahia após dias seguidos de chuvas intensas, e Ayrton, de 90 anos, estava em uma das três camas espalhadas por um quarto amplo e bem iluminado no hospital Mont Serrat.
"Quando me disseram que eu viria para este hospital, eu não sabia que ele ficava aqui", seguiu, falando das instalações na Ponta de Humaitá, no alto do bairro Monte Serrat, na Cidade Baixa.
As lembranças forçaram Ayrton a fazer pausas na fala. Tomando fôlego, com a voz embargada, falou com detalhes dos anos como corredor, da família e do nascimento de um dos filhos naquele bairro.
Nascido em Pojuca, um pequeno município na Região Metropolitana de Salvador, ele chegou à capital por volta dos 8 anos com a família e, até hoje, se encanta com a cidade de onde nunca mais saiu. "É linda", disse.
Abriu uma agência de turismo, casou-se e tocou a vida entre o esporte, o trabalho e a família.l
Ayrton ficou surpreso quando descobriu no hospital, por fim, que estava em um pedaço da cidade que trazia tantas lembranças boas. "Quando cheguei aqui, minhas forças se renovaram."
Ele ocupava um dos 70 leitos do Mont Serrat, que funciona em um casarão do século 19, próximo a um dos pontos mais conhecidos de Salvador, a igreja do Senhor do Bonfim.
Os cuidados paliativos focam na melhora da qualidade de vida e dos sintomas dos pacientes com doenças graves ou que não têm cura. A abordagem, que também é centrada no cuidado dos familiares, não acelera nem abrevia o processo de morte do paciente, mas busca reduzir o sofrimento físico, psicológico e espiritual.
"Aqui, o foco da gente não é a morte. Aqui, o foco da gente é cuidado enquanto vida tiver", diz a médica Karoline Apolônia, coordenadora do Núcleo de Cuidados Paliativos da Secretaria de Saúde da Bahia.
"Perguntaram se meu pai queria fazer a barba, para que time ele torce, o que gosta de comer, se gosta de música. Então, a gente relaxou, por saber que ele está sendo bem cuidado", conta Ayrton Junior, filho do corredor Ayrton.
Junior diz que o pai tem câncer de próstata e tratou com radioterapia um câncer na pele do nariz e da cabeça.
"[Ele] correu várias maratonas, tenho vários troféus dele lá em casa inclusive", lembra.
Mas agora a prioridade é o presente.
"A gente sente que o que é importante para meu pai é o conforto presente, no momento presente. Um dia depois do outro. Ele precisa ficar bem, é o nosso pensamento, é o pensamento da família dele."
Um hospital sem UTI
Caminhar pelos quatro pavilhões do Mont Serrat é perceber também que ali não funciona um hospital comum.
Não há uma sala de reanimação — já que isso contrariaria um dos critérios para ingressar no hospital —, nem uma Unidade de Terapia Intensiva (UTI).
Karoline, que compara a internação em uma UTI com correr uma maratona, diz que isso seria incompatível com a condição dos pacientes que ingressam ali.
"Se eu coloco esse paciente para correr a maratona, eu só vou trazer a ele sofrimento", afirma a médica. "Então, em vez disso, a gente sugere a ele sentar aqui e contemplar o pôr do sol. Aproveitar para dizer desculpa, obrigada, eu te amo e tchau."
Para um paciente ter indicação de cuidados paliativos, ele deve ser encaminhado por uma Unidade de Pronto Atendimento (UPA), atendendo a alguns critérios, como ter um diagnóstico de doença grave e tempo estimado de vida de seis meses.
A família e o paciente também já devem ter enfrentado o que Karoline chama de "conversas difíceis", isto é, discutir um prognóstico irreversível e saber que UTI não estaria entre as opções para mantê-lo vivo.
Outra peculiaridade do Mont Serrat é que o necrotério fica no centro, entre os quatro pavilhões, e não em uma ala isolada. E, no mesmo ambiente, dividido por uma porta de correr, fica a Sala da Saudade.
É ali que muitas famílias se despedem, se abraçam e se acolhem, depois que um familiar faleceu, porque a premissa é que os parentes também sejam cuidados.
Na sala tem um sofá, uma televisão, água, café e um abajur com luz indireta. Na parede de entrada, uma frase de Ana Cláudia Quintana Arantes, uma das paliativistas pioneiras e mais célebres do país, está escrita de fora a fora: "Um minuto de silêncio. Preciso ouvir meu coração cantar."
"Este hospital foi muito sonhado, por muitos anos", contou a médica Karoline, pernambucana de 44 anos, há 11 em Salvador.
O sonho teve início em 2019, quando surgiu o Núcleo de Cuidados Paliativos da Secretaria de Saúde da Bahia, formando médicos especialistas nesta área em todo o Estado.
O núcleo foi pioneiro: foi somente em maio de 2024 que o Ministério da Saúde lançou Política Nacional de Cuidados Paliativos no âmbito do SUS. Na mesma esteira, desde 2023, os cuidados paliativos são disciplina obrigatória nas faculdades de medicina de todo o país.
Na Bahia, o projeto tomou corpo quando foi feita uma radiografia da rede.
"Percebemos que entre 20% e 30% dos pacientes de toda a rede pública da Bahia tinham indicação de ser transferidos para uma unidade especializada em cuidados paliativos", contou Karoline.
"A gente não queria nem que os pacientes chegassem aqui e imediatamente morressem", explicou Yanne Amorim, líder médica do hospital, "e nem que virasse um hospital de doenças crônicas."
Por isso, o tempo estimado de vida dos pacientes que chegam ao Mont Serrat é de seis meses. Alguns vivem mais do que isso e chegam a ir para casa, para seguir com os cuidados com a família. Outros, vivem bem menos, de forma que o tempo médio de internação no hospital é de oito dias.
"O paciente recebe alta sabendo e conhecendo que ele continua tendo a sua doença", explicou Yanne. "Mas ele volta para casa com a condição de estar conectado com o que muitas vezes é sagrado para ele, que é a sua família."
Esses pacientes que recebem alta podem continuar o tratamento em casa, indo eventualmente ao ambulatório do Mont Serrat, ou acabam falecendo cercados de parentes e amigos.
A BBC News Brasil fez duas visitas à instituição, uma no início de abril, e outra exatamente dois meses depois. Nenhum paciente que estava na primeira visita continuava ali na segunda.
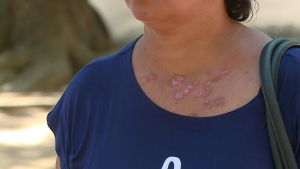
Manchas na pele? Saiba o que cada cor pode significar e quais casos merecem mais atenção
As cores das manchas que surgem na pele podem indicar problemas de saúde. Às vezes pode ser só uma questão estética. Mas outros casos podem significar, por exemplo, melanoma.
Por Redação g1.
A pele é um órgão complexo, e a aparição de manchas pode gerar preocupação. Suas cores e características são pistas importantes sobre a saúde ou questões estéticas — e podem indicar problemas mais sérios.
As dermatologistas Alessandra Romiti e Márcia Purceli explicam os diferentes tipos de manchas e o que elas podem significar.
(Esta reportagem é parte de uma série com as principais dicas exibidas nos mais de 15 anos do "Bem Estar".)
Melasma
Este tipo de mancha escura acastanhada está relacionado a fatores genéticos e hormonais e à exposição solar. É comum que apareça durante a gravidez ou no uso de pílulas anticoncepcionais.
Embora não tenha cura definitiva, o melasma pode apresentar melhora com tratamento adequado.
Os pacientes devem usar filtro solar com FPS acima de 50, duas vezes ao dia, e evitar lugares quentes.
Manchas Pretas
Nevo (Pintas): A maioria das pintas é benigna. No entanto, é crucial ficar atento se uma pinta preta aumentar de tamanho ou mudar de forma.
Nevo Congênito: É o termo utilizado quando uma criança nasce com a mancha ou quando ela aparece até os dois anos de idade. O acompanhamento dessas pintas é importante e, em alguns casos, sua retirada pode ser necessária para prevenir doenças.
Melanose: Está diretamente ligada ao sol e ao seu acúmulo. Aparece mais em áreas de grande exposição solar, como o dorso das mãos, colo e costas. Muitas pessoas a confundem com "manchas de idade".
Melanoma: Geralmente é uma lesão sólida, que pode ser plana ou mais elevada, irregular, escura e com múltiplas tonalidades. É considerado um dos tipos mais graves de câncer de pele.
Manchas Brancas
Vitiligo: É uma doença genética e autoimune, que normalmente é "acordada" por uma alteração emocional.
Leucodermia Solar (Sardas Brancas): São manchas brancas que surgem principalmente após os 40 anos de idade. Podem ser confundidas com vitiligo.
Pitiríase Versicolor (Pano Branco): Causada por um fungo, esta condição é mais comum em pessoas com pele oleosa. Também pode ser confundida com vitiligo.
Manchas Roxas
Hematomas (Equimoses): Pessoas com maior fragilidade capilar tendem a ficar roxas "à toa", o que geralmente é genético. O uso de vitamina C pode auxiliar na melhora.
Púrpura Senil: Este é o nome dado às pequenas manchas roxas que aparecem nos braços de idosos.
Manchas Vermelhas
Nevo Rubi: São pequenas lesões vermelhas que aparecem espontaneamente na pele, com uma aparência que lembra um "novelo de lã". Podem sangrar se forem coçadas. A retirada dessas manchas é considerada uma questão puramente estética.
Como algumas manchas podem indicar doenças sistêmicas ou estar associadas a outras condições de saúde, é fundamental procurar um médico para avaliação adequada.
Atualização: Hospital Municipal Emite Nota Oficial Sobre o Falecimento de Jefinho e Reforça Compromi
Após a publicação da matéria que noticiou o falecimento de Jefinho, ocorrido na noite da última terça-feira (03), o Portal Licínio recebeu uma nota oficial do Hospital Municipal Doutor Áureo Mendes da Silva, enviada pelo diretor da unidade, Sr. Marcílio Paixão. A nota visa esclarecer os fatos em torno do atendimento prestado à vítima, bem como reforçar a importância de uma comunicação institucional mais eficiente entre os órgãos de imprensa e a unidade hospitalar.
Segundo o comunicado, às 16h14 do dia 03 de junho, o hospital foi acionado para atender uma vítima de queimadura elétrica de alta tensão. O paciente, identificado como Jeferson Almeida Santos, de 36 anos, conhecido carinhosamente como Jefinho, deu entrada na unidade e foi prontamente atendido pela equipe de plantão, que realizou todos os procedimentos técnicos necessários para tentar preservar sua vida. No entanto, apesar dos esforços médicos, Jefinho infelizmente veio a óbito às 19h38.
Ainda de acordo com a nota, todas as informações clínicas e demais detalhes foram repassados diretamente à família, em respeito à ética médica e à legislação vigente, que restringe a divulgação de dados clínicos a terceiros.
O diretor do hospital também se manifestou via rede social, solicitando que, em situações delicadas como essa, o site mantenha um canal de comunicação direto com a direção da unidade antes da publicação de matérias, reforçando que a recepção do hospital não está autorizada a fornecer informações sobre o estado de saúde de pacientes. O Sr. Marcílio destacou ainda o desejo de manter uma relação respeitosa e colaborativa com a imprensa local, visando uma comunicação mais clara e eficiente com a comunidade.
O Portal Licínio, por sua vez, reconhece a importância dessa interlocução com as instituições públicas e reafirma seu compromisso com a ética jornalística, a apuração responsável e o respeito aos envolvidos, especialmente em momentos tão delicados quanto este.
Reiteramos nossos sentimentos de solidariedade à família, amigos e admiradores de Jefinho, cuja memória e legado permanecerão vivos no coração de todos que o conheceram.
Portal Licínio – Notícias Simples e Objetiva - Informar com responsabilidade. Copyright (c) 2012-2025 – Portal Licínio – Todos os Direitos Reservados.
1º implante de chip cerebral em humano; entenda como ele funciona
Empresa americana Paradromics implantou e removeu chip Connexus do cérebro de um paciente em um intervalo de 20 minutos. Teste conseguiu registrar sinais cerebrais, que poderiam ser usados para identificar intenções de movimento de pessoas com deficiências motoras graves.
Por Victor Hugo Silva, g1.
A Neuralink, do bilionário Elon Musk, ganhou mais um concorrente na pesquisa sobre implantes cerebrais. A empresa americana Paradromics afirmou na segunda-feira (2) que fez o primeiro teste com seu chip em um humano.
Em menos de 20 minutos, o chip Connexus foi implantado e removido do cérebro de um paciente que não teve sua identidade revelada. O teste usou técnicas familiares para neurocirurgiões e permitiu registrar sinais cerebrais, disse a empresa.
Segundo a Wired, o experimento foi realizado em 14 de maio e envolveu um implante no lobo temporal, área do cérebro responsável por funções como memória e audição.
A companhia disse que seu chip usa inteligência artificial para ler sinais cerebrais. O dispositivo foi criado para entender se o paciente quer falar com ajuda de máquinas, escrever ou mover o cursor de um mouse na tela, de acordo com a Wired.
A Paradromics diz que seu chip foi criado para recuperar a comunicação de pessoas com deficiências motores graves, causadas por quadros como esclerose lateral amiotrófica, acidente vascular cerebral e lesão de medula espinhal.
O implante foi feito na Universidade de Michigan pelo neurocirurgião Matthew Willsey e uma equipe de clínicos e biomédicos, durante uma cirurgia em um paciente com epilepsia.
Para o médico, o experimento foi um passo importante para fornecer tratamento adequado para pacientes com necessidades graves que não foram atendidas.
"Meu laboratório está pesquisando como podemos usar plataformas de interface cérebro-computador mais avançadas, como a Connexus, para desenvolver a próxima geração de dispositivos de assistência motora e de fala", afirmou
Paradromics e Neuralink
Com o anúncio do seu primeiro teste, a Paradromics se aproxima da Neuralink, que já disse ter realizado dois implantes de chips cerebrais em humanos, ambos ainda em 2024.
As duas empresas desenvolveram as chamadas interfaces cérebro-computador com capacidade de registrar atividades no nível de neurônios individuais, o que melhora a qualidade do sinal recebido.
O modelo da Paradromics usa 420 pequenas agulhas que são eletrodos para registrar atividade neural quando estão ligadas ao cérebro. O modelo da Neuralink, por sua vez, usa 64 fios finos que somam mais de 1.000 eletrodos para a mesma tarefa.
Empresas concorrentes como a Neuroscience e a Synchron registram sinais de grupos de neurônios, e não de neurônios individuais.
A Paradromics foi fundada em 2015 e já realizava estudos pré-clínicos há três anos. A empresa planeja iniciar um ensaio clínico no final do ano para estudar efeitos a longo prazo e a segurança do chip, mas aguarda aprovação de reguladores.
Estudantes de Candiba criam óleo natural contra ansiedade
O que é meningite, doença que matou professor de 33 anos na Bahia
A meningite pode ser causada por fungos, vírus e bactérias, como aconteceu com Davidson Souza Brito, que enfrentou o tipo mais grave da doença.
Por g1 Feira de Santana e região.
A meningite bacteriana, causa da morte de um professor de 33 anos na Bahia, é o tipo mais perigoso e fatal de uma doença grave, provocada pela inflamação do sistema nervoso central. É o que explica a infectologista Lorena Galvão, mestre e doutora em Ciências e integrante da equipe referenciada em infectologia do Hospital da Bahia, Hospital Santa Izabel e da Clínica AMO, todos em Salvador.
Conforme informou a Secretaria de Saúde da Bahia, 49 casos de meningite, em geral, foram registrados no estado durante esse ano, e seis pacientes morreram. Em 2024, a pasta confirmou 446 casos, dos quais 115 eram do tipo bacteriana. A doença provocou 24 óbitos no estado no ano passado.
Salvador liderou o ranking de registros, com 152 casos, seguida por Feira de Santana (17) e Vitória da Conquista, segunda e terceira maiores cidades baianas, respectivamente.
Ao g1, a Lorena Galvão detalhou que o tipo de meningite varia de acordo com as causas. Além de bactérias, a doença pode ser provocada também por vírus, fungos e microbactérias.
Enquanto as meningites bacterianas apresentam quadros mais graves, mais sintomáticos e com risco aumentado de morte, as meningites virais costumam ser mais leves e benignas, explicou a especialista.
➡️ Prevenção
"A principal forma de prevenção é através da vacinação. Existe vacina disponível no Sistema Único de Saúde (SUS) voltada aos principais agentes das meningites bacterianas, que são o hemófilos, pneumococo e meningococo".
➡️ Transmissão
"As bactérias que causam mais frequentemente a meningite bacteriana são transmitidas de uma pessoa para outra através do contato com secreções respiratórias, com gotículas. Isso acontece normalmente quando você tem um contato próximo com o indivíduo com a meningite bacteriana ainda não tratada".
➡️ Pessoas mais vulneráveis
"Qualquer pessoa pode adoecer com meningite, mas os extremos etários, recém-nascidos, bebês, principalmente aqueles não vacinados e idosos, são aqueles com maior risco de adoecimento e das formas graves, incluindo o óbito. Também pacientes imunocomprometidos por algum motivo têm maior probabilidade de apresentar quadros graves".
➡️ Sintomas
"Os principais sintomas da meningite são febre, enjoos, vômitos, dor de cabeça e rigidez de nuca. Em alguns tipos de meningite bacteriana também é frequente o aparecimento de manchas no corpo".
➡️ Diagnóstico
"O diagnóstico é feito através da suspeita clínica e a confirmação através do exame do líquor, com a identificação de algumas alterações nesse líquor que vão sugerir a presença de infecção do sistema nervoso central, além da identificação do agente causador".
➡️ Tratamento
"O tratamento das meningites bacterianas se baseia principalmente no uso de antibióticos endovenosos e, em alguns casos, é recomendado também o uso do corticoide".
➡️ Sequelas
"Os indivíduos que sobrevivem ainda podem apresentar sequelas, como surdez, alterações de sistema nervoso central, paralisia de membros e alguns evoluem com amputação também, principalmente nos casos de meningococo".
Professor morreu no fim de semana
Davidson Souza Brito, de 33 anos, morreu em Feira de Santana, no sábado (5). A informação foi confirmada pela Prefeitura de Biritinga, onde o professor atuava. Segundo a gestão, o último registro de caso da doença no município foi em 2019, sem óbito.
Davidson ensinava para estudantes do Povoado da Vila. Conforme a prefeitura, ele passou mal na última quarta-feira (2), quando foi levado para uma unidade de saúde. Durante atendimento médico, foi solicitado que Davidson Souza fizesse exames, no dia seguinte, na cidade de Serrinha, distante pouco mais de 20 km de Biritinga.
No deslocamento, que dura menos de 20 minutos, ele passou mal novamente e foi encaminhado para o Hospital Municipal da cidade, onde ficou internado e foi regulado para uma unidade de Santo Antônio de Jesus, no recôncavo.
Quando estava a caminho do hospital, na quinta-feira (3), o professor passou mal novamente e precisou ser atendido no Hospital Geral Clériston Andrade, em Feira de Santana, mas não resistiu.
A Secretaria de Saúde do município informou que os parentes próximos da vítima fizeram uso da quimioprofilaxia, uma estratégia de prevenção de doenças infecciosas que consiste na administração de medicamentos.
Por meio de nota, a prefeitura publicou um comunicado sobre a confirmação da doença. Confira na íntegra:
"A Secretaria Municipal de Saúde de Biritinga, por meio da Vigilância Epidemiológica, vem a público informar sobre a confirmação de um caso de meningite bacteriana em nosso município, o qual levou a óbito um homem de 33 anos no dia 02/04/2025.
Esclarecemos, que todas as medidas de vigilância e prevenção estabelecidas pelo Ministério da Saúde estão sendo adotadas.
Reforçamos o alerta para os sintomas clássicos de meningite como: febre alta, mal-estar, fraqueza, vômito, dor de cabeça e rigidez na nuca. Caso sejam identificados, é de extrema importância procurar o serviço de saúde.
A transmissão da meningite é de pessoa para pessoa, através de contato direto das vias respiratórias, por meio de gotículas, de saliva ou espirros.
Quem deve fazer quimioprofilaxia (uso de antibiótico preventivo):
- pessoas que moram na mesma casa do paciente (contato domiciliar íntimo);
- pessoas que tiveram contato direto com secreções respiratórias do paciente (como beijo, compartilhamento de copo, escova de dentes, ou exposição a tosse ou espirro);
- profissionais de saúde que realizaram procedimentos invasivos sem proteção (ex: intubação, aspiração de vias aéreas, coleta de líquor)".
Preço máximo de medicamentos sobe nesta segunda; veja o que muda
Agora, as empresas devem apresentar o Relatório de Comercialização para Câmara de Regulação do Mercado de Medicamentos (CMED).
Por Redação g1 .
Os preços dos medicamentos terão reajuste a partir desta segunda-feira (31). A mudança foi oficializada após publicação no Diário Oficial da União (DOU).
O valor, estabelecido pela Câmara de Regulação do Mercado de Medicamentos (CMED), funcionará como um teto de aumento para todo o setor farmacêutico.
Agora, os fornecedores de medicamentos (fabricantes, distribuidores, lojistas) podem ajustar os preços de seus medicamentos da seguinte forma:
- Nível 1: 5,06%
- Nível 2: 3,83%
- Nível 3: 2,60%
Para o aumento ter validade, as empresas farmacêuticas devem apresentar o Relatório de Comercialização para CMED.
Por lei, a apresentação do Relatório de Comercialização é obrigatória para todas as empresas que possuem registro de medicamentos.
O documento precisa conter os dados de faturamento e a quantidade vendida. Caso o relatório não seja enviado, esteja incompleto, inconsistente ou fora do prazo, as empresas podem ter punições.
Além disso, as empresas que possuem registro de medicamentos devem divulgar amplamente os preços de seus produtos em mídias especializadas de grande circulação.
Vale lembrar que o setor de comércio varejista deverá manter listas atualizadas dos preços dos medicamentos à disposição dos consumidores e dos órgãos de proteção e defesa do consumidor.
Pelas regras, esses preços não podem ser superiores aos valores publicados pela CMED no Portal da Agência Nacional de Vigilância Sanitária (Anvisa).
A divulgação do Preço Máximo ao Consumidor deve incluir os diferentes preços, que são resultados da incidência das cargas tributárias do ICMS, que variam conforme os estados de destino.
Anualmente, com base em uma série de critérios como a inflação, a CMED define níveis máximos de reajuste no valor dos remédios. Porém, o aumento não é automático e leva em conta uma série de fatores.
O fornecedor é responsável por fixar os valores de cada medicamento colocado à venda, respeitados os limites legais e as estratégias diante da concorrência.
A Anvisa afirma que o reajuste anual dos medicamentos funciona como um mecanismo de proteção aos consumidores de "aumentos abusivos".
"Ao mesmo tempo, o cálculo estabelecido na lei, busca compensar eventuais perdas do setor farmacêutico devido à inflação e aos impactos nos custos de produção, possibilitando a continuidade no fornecimento de medicamentos", diz a agência.
Impacto pode demorar para chegar ao consumidor
O presidente executivo do Sindusfarma, Nelson Mussolini, avalia que o impacto do reajuste pode demorar a chegar ao consumidor.
Segundo ele, a competição entre farmácias e os estoques dos produtos são fatores que contribuem para que o reajuste médio esteja projetado para um patamar abaixo do teto a ser oficializado pela CMED.
"Dependendo da reposição de estoques e das estratégias comerciais dos estabelecimentos, aumentos de preço podem demorar meses ou nem acontecer", diz Mussolini.
"É importante o consumidor pesquisar nas farmácias e drogarias as melhores ofertas dos medicamentos prescritos pelos profissionais de saúde", acrescenta.
A Anvisa alerta que o descumprimento do teto de preços pode levar a punições. A agência recebe denúncias por meio de um formulário digital.
Indústria em alerta
O Sindusfarma, responsável por calcular a projeção do índice de reajuste da CMED, avalia que o índice poderá impactar negativamente o setor.
O presidente executivo da entidade afirma que o cenário — com previsão do menor aumento médio desde 2018 — pode levar a redução de investimentos na indústria.
"Será o menor reajuste médio dos últimos sete anos, o que pode impactar negativamente os contínuos e fundamentais investimentos da indústria farmacêutica instalada no país em pesquisa e desenvolvimento (P&D) de novos produtos e na modernização e construção de novas fábricas", diz o dirigente.
Licínio de Almeida: Ajude Márcia: Uma Mãe Liciniense Que Luta Contra o Câncer e Precisa de Nossa Sol
Spinning nas alturas: exercício em helipontos e terraços de prédios vira tendência em São Paulo.
Aulas têm duração de cerca de 50 minutos, ingressos na casa dos R$ 200 e até fogos de artifício.
É uma aula de spinning típica: pedala-se de pé, sentado, simulando flexões ou no ritmo do funk, samba e rock dos anos 1980. A excentricidade fica por conta do local e do visual: do alto de helipontos e de terraços de prédios da capital paulista, fileiras simétricas de bicicletas por vezes bloqueiam temporariamente os pousos e decolagens de helicópteros. Com duração de cerca de 50 minutos, ingressos na casa dos R$ 200 e até fogos de artifício, as aulas de “spinning nas alturas” ganharam o topo de São Paulo.
A nova fronteira foi aberta por empreendedores e treinadores que já tinham experiência em aulas especiais em outros ambientes fora das academias. Os exercícios incluem atividades patrocinadas por empresas de vestuário esportivo, suplementos alimentares, barrinhas de cereal, massagem e sorvetes. A diversão tem atraído principalmente o público feminino.
A advogada Camila Valiente, de 42 anos, se tornou adepta das aulas com as colegas de trabalho, que a incumbiram de comprar os ingressos para as experiências.
— São as músicas, a energia de como tudo acontece — diz a advogada Camila Valente, de 42 anos, sobre a experiência que vive com as amigas (que a encarregaram de comprar os ingressos). — É um escape mesmo da realidade. Seja você um ciclista ou alguém que só quer curtir e aproveitar. É procurado mais pelo bem estar da saúde mental do que para queimar caloria em si. Na última edição participei de uma aula às 20h e teve uma finalização com fogos de artifício.
Personal trainer e empreendedor que mora em Anália Franco, na Zona Leste, Rodrigo Gusman, de 45 anos, chegou ao terraço dos prédios depois de dar aulas de spinning à distância, pelo Zoom, durante a pandemia, até a flexibilização do distanciamento social.
— Lembro que fiz um spinning em um buffet infantil que tinha somente dez pessoas presenciais e o resto participando por um telão. E aí comecei a fazer aulas de spinning em lugares diferentes — lembra o personal trainer, que já passou pelo terraço de sete prédios diferentes e também levou as bicicletas para quadras de areia, pistas de patinação e até para um circo.
O primeiro evento nas alturas de Gusman foi em menor proporção, no terraço de um pet shop na Mooca, na Zona Leste, no fim de 2020. Na sequência, veio a primeira edição em um heliponto desativado, em 2021, no alto do Hotel Pestana, perto da Avenida Paulista. O empreendedor lembra que a tarefa mais difícil foi encontrar um local que aceitasse a empreitada.
— Comecei a procurar pelo Google todos os helipontos de São Paulo, fiz uma lista e comecei a entrar em contato. Mandei mensagens para uns vinte. Ninguém me respondia, até que o pessoal do Pestana topou abrir uma negociação — conta Gusman.
As aulas com vista panorâmica para a cidade são adotadas em eventos corporativos. Uma empresa de telefonia com sede na região da Berrini paralisou as atividades do heliponto do edifício para o spinning com o sklyline paulistano.
Gusman calcula que gasta até R$ 50 mil para montar um dia de evento. No Pestana, onde tem promovido as aulas mais recentes, é preciso subir de elevador com três bicicletas por vez até completar as quarenta vagas para cada sessão. A dificuldade torna a periodicidade complicada: Gusman faz até quatro eventos por ano, entre atividades abertas e corporativas. O ingresso custa R$ 220.
— No último evento, em fevereiro, foram 180 participantes. Para o próximo, em maio, vamos dobrar para 360 dias. Estamos com um pré-cadastro que já tem 2,1 mil interessados. Sempre esgota rápido, e nessa virada de ano, aumentou a procura — detalha o treinador.
Ajuda do influencer
O influenciador Murillo Oliveira deu um empurrãozinho para a popularização da modalidade, com um vídeo mostrando o último evento de Gusman que já acumulou mais de 600 mil visualizações.
— Peguei a aula das 17h. A música, o pôr do sol, a vista para a cidade, deixa tudo muito legal. É algo parecido com uma aula de spinning normal, mas tem DJ, as pessoas entram na vibe e fica uma energia bem alto astral — elogia Oliveira.
Outra empresa que oferece o modelo é a rede de estúdios Spin’n Soul, de Daniel Nasser, de 42 anos. Nasser afirma que a empresa foi precursora dos eventos de spinning ao ar livre em São Paulo, ainda em 2016.
— O nicho que trabalhamos é o de wellness, mas ele segue uma forma de entretenimento. O público que é ativo na cidade faz de tudo: sai para jantar, para socializar, para malhar. Existe uma intersecção que é muito clara nos que consomem o entretenimento do bem-estar — diz o empresário.
A empresa faz até três edições de spinning do último andar dos edifícios por ano. A próxima será na Avenida Paulista, nos dias 22 e 23 de março. Os ingressos custam R$ 229.
— Contamos com cerca de 500 participantes por edição. É um tipo de evento custoso e que não é fácil achar um lugar que atenda aos parâmetros de segurança, então muitas vezes fazemos nos mesmos lugares. O ingresso inclui também os presentes dos parceiros que estarão no dia. Nas últimas tivemos bebidas pré e pós treino, suplementos — lembra.
Todos em Combate à Dengue, Zika e Chikungunya.
Lula anuncia acordo de produção nacional de vacinas contra dengue ao lado de Nísia
Segundo auxiliares, Lula avalia substituir Nísia Trindade por Alexandre Padilha, atual ministro da articulação política. Previsão do governo é ofertar 60 milhões de doses do imunizante contra a dengue por ano a partir de 2026.
Por Guilherme Mazui, Kevin Lima, g1 — Brasília.
Enquanto avalia a troca do comando do Ministério da Saúde, o presidente Luiz Inácio Lula da Silva (PT) anunciou nesta terça-feira (25), em cerimônia com a ministra Nísia Trindade, um acordo para a produção nacional de vacina de dose única contra a dengue
Conforme o governo, a vacina será produzida em uma parceria entre o Instituto Butantan e a empresa WuXi Biologics. A previsão é ofertar 60 milhões de doses anuais já a partir de 2026.
O público-alvo será a população de dois a 59 anos. Segundo o Palácio do Planalto, a produção será financiada com recursos do Banco Nacional de Desenvolvimento Econômico e Social (BNDES).
Segundo o governo, o aumento da produção e oferta no Sistema Único de Saúde (SUS) será viabilizado por meio de parcerias público-privadas.
Nísia explicou que a vacina contra a dengue ainda não foi aprovada pela Agência Nacional de Vigilância Sanitária (Anvisa), porém demonstrou otimismo.
"Aqui eu quero falar dos parceiros. Nesse caso, a vacina para dengue, que nós, com muita satisfação, anunciamos hoje ainda é uma candidata para vacina, porque ainda tem que passar pela Anvisa, mas é uma candidata fortíssima, é a vacina do Instituto Butantan", declarou.
Nísia informou que a vacina de dose única protege contra quatro sorotipos de dengue. A expectativa é vacinar em todo o país a "população elegível", que exclui idosos, em dois anos, a partir de 2026.
"A gente espera, em dois anos, vacinar toda a população elegível. Por enquanto, os idosos não poderão tomar vacina, porque, quando as vacinas são testadas, temos sempre cuidado com a população idosa", projetou.
Ministra desgastada
O anúncio no Palácio do Planalto ocorreu em um momento de desgaste de Nísia, cuja gestão é criticada por integrantes do governo. Auxiliares de Lula afirmam que ele decidiu substituir a ministra, porém a decisão ainda não foi oficializada.
Ao ser anunciada no evento desta terça, Nísia foi muito aplaudida pelos presentes, mais do que o próprio presidente da República – que costuma ser o mais aplaudido em cerimônias desse tipo .
O atual ministro das Relações Institucionais, Alexandre Padilha, é o favorito no momento para assumir a Saúde caso Lula confirme a demissão de Nísia. Padilha já ocupou o cargo no primeiro mandato de Dilma Rousseff.
Lula já demonstrou incômodo com o andamento do programa Mais Acesso a Especialistas, lançado para ampliar a oferta de consultas e exames especializados no SUS.
No Planalto, há o entendimento de que o programa poderia se tornar uma marca do terceiro mandato de Lula, que enfrenta atualmente uma queda na popularidade.
Nesta terça, o presidente não discursou no evento com Nísia Trindade. Ao deixar o salão em que ocorria a cerimônia, o petista foi questionado por jornalistas sobre troca no comando do Ministério da Saúde, mas não respondeu.
Após a cerimônia, ele postou uma foto com a ministra em uma rede social.
Lula e Nísia devem se reunir nesta terça-feira, no Palácio do Planalto, para tratar do futuro da pasta da Saúde.
Investimento de R$ 1,26 bilhão
Para a produção nacional da vacina contra a dengue, o governo estima que será investido R$ 1,26 bilhão.
Outros R$ 68 milhões deverão ser aplicados em pesquisas sobre a possibilidade de ampliar o público-alvo do imunizante e uma possível vacinação conjunta contra chikungunya.
O Ministério da Saúde também anunciou que vai distribuir, ainda no segundo semestre deste ano, unidades de insulina Glargina. O medicamento será produzido inteiramente no Brasil pela Fundação Oswaldo Cruz (Fiocruz) e a empresa Biomm.
A expectativa é que, ao final da implementação dos processos de fabricação da insulina, sejam distribuídas 70 milhões de unidades por ano.
De acordo com o Palácio do Planalto, também serão feitos investimentos para ampliar a capacidade da indústria nacional de adaptar as vacinas contra influenza às eventuais mutações do vírus.
A medida, ainda segundo o governo, vai elevar a produção e fornecimento de mais de 30 milhões de doses por ano.
O governo ainda anunciou uma planta produtiva de IFA de insulina e o desenvolvimento de uma vacina nacional contra gripe aviária.
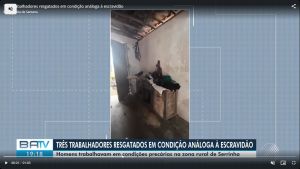
Trabalhadores são resgatados em condição semelhante à de escravos no interior da Bahia
Caso ocorreu no município de Serrinha. Três pessoas foram retiradas da fazenda Morrinhos.
Por g1 Feira de Santana e região.
Três trabalhadores rurais foram resgatados durante uma operação realizada em Serrinha, a cerca de 60 km de Feira de Santana. Segundo o Ministério Público do Trabalho na Bahia (MPT-BA), eles foram encontrados em situação degradante, que se assemelha a de pessoas escravizadas. O empregador, identificado como Geraldo de Aragão Bulcão, 98 anos, tinha procedimento agendado na Gerência Regional do Trabalho de Feira de Santana nesta segunda-feira (24), mas não compareceu, nem mandou representantes.
Os trabalhadores foram retirados da fazenda Morrinhos, na zona rural do município, na última quinta-feira (20). Eles tiveram as identidades preservadas.
A operação contou com a participação de auditores-fiscais do Ministério do Trabalho e Emprego (MTE), uma defensora da Defensoria Pública da União (DPU), inspetores da Polícia Rodoviária Federal, além de procuradora e servidores do MPT.
Durante uma semana, os agentes públicos percorreram diversos locais entre os municípios de Irecê e Serrinha para apurar denúncias de trabalho escravo. O único caso em que foi constatado esse tipo de situação foi na fazenda Morrinhos, dedicada à criação de animais, como porcos, bois, ovelhas, galinhas e avestruzes.
Conforme o MPT, apesar de dispor de boa estrutura e um plantel numeroso, a propriedade não garantia condições dignas de trabalho e alojamento para os empregados. Um deles tinha pouco mais de cinco anos de atividade no local e os outros dois trabalhavam no local há três meses.
No momento da chegada das equipes, dois trabalhadores aplicavam agrotóxicos sem qualquer proteção, enquanto o outro cuidava dos animais. O trio vivia em acomodações "extremamente precárias, sem sanitário e sem água tratada". Além disso, o órgão detalhou que a cozinha funcionava em uma baia ao lado do chiqueiro de porcos, com forte mau cheiro.
De acordo com o MPT, nenhum deles tinha contrato de trabalho registrado. Eles recebiam entre R$ 300 e R$ 500 por semana, cumpriam as tarefas de domingo a domingo, "em jornadas que iam do amanhecer ao pôr do sol sem direito a descanso semanal". O vaqueiro que trabalhava na fazenda desde janeiro de 2020 contou que só teve um dia de folga durante todo esse período, assim como os dois recém-contratados, que atuavam com aplicação de veneno nas pastagens e serviços gerais.
Ainda segundo o MPT, as vítimas tiveram as atividades suspensas imediatamente e aguardam o pagamento das verbas rescisórias. Um dos homens já retornou para casa, também em Serrinha, enquanto os outros dois esperam a quitação do débito por parte do empregador para voltar ao município de Araçás. Eles vão receber seis parcelas do seguro-desemprego especial e verbas rescisórias.
Geraldo de Aragão Bulcão era esperado na sede da Gerência Regional do Trabalho de Feira de Santana nesta segunda-feira, mas não compareceu e nem mandou representantes. Na ocasião, os auditores apresentariam os cálculos da rescisão dos contratos de trabalho e discutiriam os termos de um eventual acordo para indenizar as vítimas.
O MPT e a DPU vão encaminhar uma proposta de termo de ajuste de conduta prevendo indenização por danos morais aos trabalhadores e dará prazo para negociação. Caso não haja acordo, será ajuizada ação civil pública.
Garoto morre na BA após contar para médica que amassou borboleta na água e injetou substância na per
Caso aconteceu em Planalto, no sudoeste do estado, e é investigado pela Polícia Civil.
Por g1 BA e TV Sudoeste.
Um adolescente de 14 anos morreu um dia após dar entrada no Hospital Geral de Vitória da Conquista (HGVC), no sudoeste da Bahia. Antes de ir a óbito, ele contou para a médica que comprou uma seringa, amassou uma borboleta na água e aplicou a substância na perna.
Davi Nunes Moreira morava em Planalto, cidade que fica na mesma região do estado. Ele morreu na quarta-feira (12)
O pai do adolescente contou que percebeu que o filho mancava uma semana antes. Ao ser questionado, o garoto disse que tinha se machucado enquanto brincava.
Dias depois, o menino vomitou algumas vezes. A situação preocupou o pai, que o levou em um hospital da cidade. Como ele não apresentou melhoras no quadro de saúde, o adolescente fez exames e ficou internado.
Pai de adolescente com vício grave em celular mostra mordidas que levou do filho durante crises: 'Fo
O Profissão Repórter desta terça-feira (11) destacou o poder das telas sobre os jovens e suas consequências.
Por Profissão Repórter.
O Profissão Repórter desta terça-feira (11) destacou o poder das telas sobre os jovens e suas consequências. Em São Paulo, a reportagem contou a história de uma família que está passando por uma situação delicada após o filho de 15 anos ter apresentado sinais graves de vício em telas.
O filho ganhou o primeiro celular com seis anos de idade. Na época, os pais não imaginavam o que isso poderia provocar.
"Nós éramos trabalhadores do mercado financeiro, trabalhávamos muito e, com o tempo, o celular acabou sendo o caminho para deixá-lo mais tranquilo enquanto a gente fazia as coisas. O celular acabou tomando a conta e o espaço que ele tinha na vida", conta o pai.
Aos oito anos, o menino foi diagnosticado com TDAH (Transtorno de Déficit de Atenção e Hiperatividade) e começou iniciou um tratamento com uma neuropsiquiatra. Foi a pandemia que escancarou o vício no celular.
"Nós percebemos em uma situação cotidiana, tipo: 'olha, está na hora do banho, hora do almoço, ah, atrás aqui, a gente começava a levar, mas, pensava: 'opa, espera aí'", diz a mãe.
"A hora que ele vê que ele não está naquele mundo, entram as crises, entra a abstinência, uma internet que falha, ele fica estressado. Na verdade, a gente vai lidando no dia a dia com isso. Criei uma pasta de rotina para ele acordar, escovar os dentes, e coloquei no quadro na parede, para ele tentar seguir, se seguiu duas vezes, foi muito. O pior não é isso, quando chega no ápice do estresse, chega a se machucar, quando está muito silêncio, a gente já fica preocupado, a gente entra no quarto e, às vezes, quer que a gente vá para fora que ele quer privacidade", relata o pai.
O pai mostrou à reportagem fotos das mordidas que levou do filho durante as crises.
"É uma marca enorme, foram mais de 40 mordidas", conta.
A busca por ajuda
À reportagem, eles contam como têm buscado ajuda e tratamento.
"Proibição não funciona. Você tem que ser amigo, tem que ter diálogo, acordos. Nós aprendemos com a nossa terapia", afirma a mãe.
"Hoje a gente também faz o nosso acompanhamento, não só o nosso filho", afirma o pai.
Luciana Alves é uma das psicólogas da Associação Matera, uma entidade sem fins lucrativos que trabalha para a conscientização do uso saudável das telas.
"Começa dentro de casa de uma forma inocente que os pais nem imaginam que pode se transformar em um comportamento abusivo a chegar na dependência tecnológica. As crianças começam com 4, 5 anos e os pais vão buscar ajuda com 15, 12. e por isso que é tão difícil desinstalar esse comportamento do filho", destaca a psicóloga.
Para ela, o grande desafio é encontrar um equilíbrio.
"A tecnologia tomou conta, que tem um lado muito bom, mas, como tudo, tanto a falta, como o excesso, tem que ter o equilíbrio. Então, esse caminho do meio, que todo mundo está testando hoje em dia", completa a psicóloga.
Confira as últimas reportagens do Profissão Repórter:
Investir na saúde mental dos jovens traz retorno para a economia do país
Nos EUA, estudo mostra que o valor a ser poupado pelos cofres públicos chegaria a 52 bilhões de dólares em dez anos.
Por Mariza Tavares — Rio de Janeiro
Inúmeras vezes escrevi que a longevidade é uma construção que deve acompanhar o curso da vida – desde um pré-natal de qualidade para o bebê. Portanto, não surpreende um novo estudo mostrando que investir na saúde mental dos adolescentes produz benefícios econômicos para o país. A diferença entre esse trabalho e outros semelhantes, publicados anteriormente, é que ele indica como suas conclusões podem ser incorporadas ao orçamento do governo.
Os pesquisadores Nathaniel Counts, Noemi Kreif, Timothy Creedon e David Bloom analisaram dados de 3.343 participantes de um estudo longitudinal sobre a juventude iniciado em 1997 – a vantagem de um levantamento desse porte é que ele é regularmente alimentado com informações através de entrevistas.
Comparando as informações de 2000, quando os participantes tinham entre 15 e 17 anos, com as de 2010, os pesquisadores examinaram a relação entre a saúde mental dos jovens e seu impacto na vida adulta. Descobriram que problemas psicológicos relevantes na adolescência estavam associados a uma participação menor na força de trabalho dez anos depois, assim como a uma redução de US$ 5.658 (cerca de R$ 34 mil) no rendimento anual das pessoas.
Essa relação poderia ser aplicada ao orçamento do governo como um parâmetro para os modelos econômicos existentes, de forma a estimar o benefício de políticas voltadas para a saúde mental dos adolescentes. Para demonstrar como isso pode ser feito, os pesquisadores criaram um modelo para medir o impacto de uma hipotética política de expansão nos serviços de prevenção e cuidados, capaz de atingir 10% dos jovens que, sem ajuda, acabariam desenvolvendo um quadro de transtornos mentais.
Apenas no que se refere à produtividade da mão de obra, a iniciativa representaria uma economia de US$ 52 bilhões, o equivalente a R$ 312 bi, em uma década.
“Com o aprofundamento da crise de saúde mental dos adolescentes, o aumento de investimentos nessa área nunca foi tão urgente. São bilhões de dólares de economia, sem contar o compromisso que o Estado tem com a qualidade de vida de seus cidadãos”, afirmou Counts. O estudo foi publicado na revista científica PLOS Medicina no meio de janeiro.
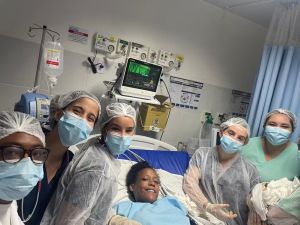
Sem saber que estava grávida, mulher procura atendimento por causa de dores e dá à luz em UPA de Sal
Ismalia Mirtes Souza Sena chegou à unidade de saúde se queixando de fortes dores na região pélvica e no quadril. Ela e a menina passam bem.
Por g1 BA.
Uma mulher de 35 anos deu à luz a um bebê em uma Unidade de Pronto Atendimento (UPA) na segunda-feira (20), no bairro Brotas, em Salvador. O que chamou a atenção para o caso é que ela não sabia que estava grávida, de acordo com o médico e outros profissionais de saúde que fizeram o atendimento.
Segundo a Secretaria Municipal de Saúde, a filha de Ismalia Mirtes Souza Sena nasceu às 15h05 com 3,160 kg e 44 cm.
A mamãe da recém-nascida chegou à unidade de saúde se queixando de fortes dores na região pélvica e no quadril.
Após avaliação médica, ela foi encaminhada para a sala vermelha, onde, para surpresa de todos, foi realizado um parto normal. A equipe responsável pelo atendimento foi composta pelas médicas Roberta Visco, Alexandra Luana Couto e Andressa Leal, além das enfermeiras Áurea Adrielle, Micheline de Jesus e Ilza Anjos.
“De forma inesperada chega uma paciente com uma suspeita de gravidez, começou a apresentar contrações e iniciamos os preparativos para esse parto. Foi algo inesperado e surpreendente. Muito gratificante saber que na unidade iria chegar uma nova vida. Muito feliz em poder participar desse momento”, contou enfermeira Áurea Adrielle sobre o atendimento.
Ismalia e a recém-nascida passam bem e após cuidados iniciais foram encaminhadas para o Instituto de Perinatologia da Bahia (IPERBA).
Veja o que esperar do clima para o Brasil em 2025
O g1 ouviu especialistas e traçou um panorama climático para o país. A expectativa é de temperaturas acima da média, pouca chuva e prevalência da seca.
Por Poliana Casemiro, g1.
O ano de 2024 foi marcado por extremos climáticos. O país enfrentou meses sob uma densa camada de fumaça causada por incêndios na vegetação. Além disso, viveu a pior seca de sua história recente, que ainda persiste, enquanto o Rio Grande do Sul foi devastado por chuvas intensas. Além disso, o ano terminou como o mais quente já registrado. Diante desse cenário, o que esperar de 2025?
?A previsão global do Met Office, o centro nacional de meteorologia britânico e uma referência mundial, sugere que 2025 será um dos três anos mais quentes já registrados, atrás apenas de 2024 e 2023. Ou seja, embora o calor deva ser um pouco menos intenso, ele ainda será extremo.
Dados do Centro Nacional de Monitoramento e Alertas de Desastres Naturais (Cemaden), do programa europeu Copernicus e do Met Office indicam que, em 2025, podemos esperar:
? As previsões são feitas com base em modelos climáticos que permitem observar com maior clareza os dados para períodos de até três meses. A análise do ano como um todo é baseada em tendências. Apesar disso, os especialistas permanecem pessimistas quanto a mudanças significativas que possam reverter esse cenário.
Mais calor em todo o país
O ano de 2024 foi marcado por recordes de calor. De acordo com o serviço de mudança climática do observatório Copernicus, foi o primeiro ano na história a registrar um planeta 1,5°C mais quente em relação à média pré-industrial.
Segundo os especialistas, a principal causa do calor foi a concentração crescente de gases de efeito estufa na atmosfera, que intensificam o aquecimento global. Uma análise do Cemaden mostra que, desde os anos 1970, o Hemisfério Sul, onde está o Brasil, vem enfrentando um aumento gradual nas temperaturas. Ou seja, ao longo dos anos, o país tem ficado cada vez mais quente. (Veja o gráfico abaixo)
Somado a isso, houve ainda uma contribuição extra: o El Niño. Esse fenômeno aqueceu os oceanos e foi registrado de forma intensa, o que aumentou ainda mais a temperatura no mundo.
? Para 2025, ainda sem previsão de El Niño, a expectativa é de que o ano seja menos quente que 2024. No entanto, isso não significa uma trégua no calor.
A análise do Centro de Previsão de Tempo e Estudos Climáticos (Cptec), ligado ao Ministério da Ciência, Tecnologia e Inovação, mostra que, ao menos nos primeiros três meses do ano, o calor deve permanecer acima da média em todo o país.
? Segundo o Instituto Nacional de Previsão do Tempo (Inmet) os piores cenários podem ocorrer nas regiões Norte e Nordeste, que devem ficar 0,5°C e 1°C acima da média, respectivamente.
2025 pode ter eventos extremos
O ano passado foi marcado por catástrofes, dentro e fora do país, causadas por chuvas intensas. No Rio Grande do Sul, cidades foram completamente devastadas, com mais de uma centena de mortos. Os temporais também resultaram em mortes nos Estados Unidos, na Espanha e na África.
Segundo especialistas, esses desastres têm uma causa em comum: o aquecimento dos oceanos. Para Regina Rodrigues, referência em pesquisas sobre o Atlântico e suas ondas de calor, que atua na Organização Meteorológica Mundial (OMM), o cenário atual dos oceanos, ainda com temperaturas acima da média, pode fazer com que eventos extremos continuem ao longo de 2025.
➡️ Por que isso acontece? Os oceanos funcionam como “bolsões” capturando o calor, minimizando os impactos na Terra. Com as águas mais quentes, elas evaporam mais rapidamente, concentrando mais umidade na atmosfera. Isso resulta em chuvas mais intensas e de curta duração.
Regina explica que ainda não é possível prever quais regiões serão mais afetadas ou como esses eventos podem ocorrer, mas os desastres de 2024, como o caso do Rio Grande do Sul, demonstram a gravidade do impacto.
A dificuldade em prever desastres é um ponto levantado por especialistas. Os modelos são feitos com base no histórico do clima ao longo de dezenas de anos. No entanto, o que estamos vendo acontecer é uma mudança acelerada no padrão, o que faz com que as leituras não sejam mais tão exatas.
Dieta do ovo: comer um, dez ou dezenas funciona para emagrecer e ganhar músculos? Quais os riscos?
Vírginia Fonseca está compartilhando nas redes sua rotina com dieta à base de ovo para perda de peso após a gestação. Especialistas apontam que dieta pode ser um risco à saúde e não ser aliada na perda de peso.
Por Poliana Casemiro, g1.
A influenciadora Virgínia Fonseca divulgou que está fazendo uma dieta à base de ovos para a perda de peso. Nas redes sociais, ela compartilha as fotos de seu almoço e jantar que se resumem a mais de uma dezena de claras de ovos e já disse que está tendo resultados. ️ O g1 conversou com nutricionistas que alertam que esse tipo de dieta é arriscado para a saúde, pode causar o efeito sanfona e traz risco de gatilho para transtornos alimentares.
➡️ Não é de hoje que o ovo é famoso em dietas. Gracyanne Baborbosa, influenciadora fitness, já mostrou que usa uma grande quantidade de ovos na dieta para o ganho de massa muscular. Agora, ele parece estar na moda para a perda de peso. Mas, será que isso funciona mesmo?
O que nutricionistas com quem o g1 conversou explicam é que o ovo é um alimento saudável, uma boa fonte de proteínas e ótima opção tanto para quem quer perder peso quanto para quem quer ganhar músculos, mas de forma nenhuma em dietas feitas exclusivamente com ovos.
? ATENÇÃO: Muito além da perda de peso ou ganho de massa magra, o que especialistas questionam é que dietas restritivas não são boas para a saúde física e mental. Há várias pesquisas que indicam que a restrição acaba gerando a compulsão, o que pode ser gatilho para transtornos alimentares. Além disso, reforçam que o retorno de dietas restritivas como tendência é um sinal de alerta.
Uma dieta só com ovo pode fazer perder peso ou ganhar passa magra?
O que a nutricionista Giuliana Guarnieri explica é que a perda de peso tem vários fatores, mas a estratégia principal é de ‘déficit calórico’, ou seja, ingerir menos caloria do que se gasta no dia a dia. No caso desse tipo de dieta, é possível que haja redução de calorias e a pessoa acabe perdendo peso, mas não de forma saudável.
“Qualquer dieta onde a gente tenha uma exclusão importante de um grupo alimentar, seja carboidrato, seja gordura, como, por exemplo, essa dieta do ovo, vai fazer com que em um primeiro momento a pessoa perca peso. Só que com isso, a pessoa acaba também excluindo nutrientes importantes da alimentação e isso é muito prejudicial”, explica Giuliana.
No caso de Virgínia, ela vem compartilhando uma rotina intensa de treinos com personal. Às vezes, com mais de um treino por dia. O que a especialista alerta é que pensar que o ovo pode ajudar no ganho de massa faz sentido, já que ele é uma fonte de proteína, mas não faz sentido em uma dieta apenas com ovos.
“Os ovos podem auxiliar na construção, reparo de massa muscular. Porém, para que isso aconteça, até para que a pessoa consiga realizar bons treinos e construir essa musculatura, a gente também precisa de vários outros nutrientes, até mesmo do carboidrato. Ou seja, uma dieta baseada apenas no consumo dele não é eficaz”, explica.
A nutricionista Renata Farrielo reforça que o ovo pode sim ajudar na construção de massa magra, mas que os músculos não vão aumentar pela ingestão de um único alimento.
“O ganho de massa muscular depende de vários fatores como estímulo para o músculo, consumo adequado de carboidratos para ter energia para fazer os exercícios, quantidades de proteínas, sono de boa qualidade, boa hidratação. Ou seja, não é só aumentar a quantidade de ovos que consome”, explica.
Uma dieta só com proteína pode ser prejudicial à saúde?
Renata Farrielo explica que o corpo precisa de vários nutrientes para manter o funcionamento saudável e que a restrição de um só grupo pode causar problemas graves de saúde.
A especialista cita problemas como a desregulação da flora intestinal e causar constipação, já que não há o consumo de fibras necessárias. Problemas como cálculo renal pelo excesso de proteína e outros problemas de saúde pelo déficit de outros nutrientes.
“Apesar do ovo ser um alimento que pode fazer parte de uma alimentação equilibrada, ele em excesso não é saudável”, explica.
Giuliana Guarnieri reforça que as pessoas não devem trocar uma alimentação completa por um prato de ovos porque não é porque um alimento é saudável que ele pode ser consumido exclusivamente.
“A clara de ovo é um alimento rico em proteína, rico em algumas vitaminas, minerais, porém, ainda assim, não substitui uma refeição completa. Então, a longo prazo, com o consumo apenas da clara de ovo, nós temos a exclusão de outros minerais, de outros macronutrientes essenciais para o funcionamento do nosso corpo. Isso pode prejudicar desde o intestino até mesmo o sistema nervoso central. É um risco à saúde”, explica.
Dietas restritivas como a do ovo podem causar efeito sanfona?
O que as nutricionistas explicam é que um déficit calórico como esse não é possível de manter. Uma pessoa não consegue comer só claras de ovo para sempre todos os dias. Com isso, a perda que ocorre pela restrição, volta depois que é retomada a alimentação completa. (Entenda abaixo como uma dieta restritiva age no corpo)
“Ninguém consegue manter a longo prazo uma alimentação onde tem o consumo apenas de ovos, ou então só de claras de ovos. E daí como isso não é sustentável, no primeiro momento o paciente perde peso, mas logo em seguida ele ou tem episódios de compulsão alimentar ou volta a alimentação normal e ganha todo o peso que ele perdeu. Isso se não não ganhar mais peso do que ele tinha anteriormente”, explica.
Com isso, o que acontece é que a pessoa acaba entrando em um ciclo de perda e ganho de peso de forma cíclica e o que as nutricionistas explicam é que a perda só se mantém se o emagrecimento for feito com acompanhamento e de forma saudável.
Na rede social, só se mostra o que se quer
Virgínia conta que ganhou mais de 20 kg com a maternidade e, dois meses depois de ter o bebê, já exibe a barriga trincada em suas redes sociais, onde também compartilha a dieta. As especialistas reforçam que a mudança no corpo pós maternidade é um ponto sensível, é preciso entender o tempo de cada corpo e as condições de cada mulher.
No caso da influenciadora, ela diz que tem procedimentos estéticos, acompanhamento profissional e exercícios físicos até mais de uma vez ao dia. Essa não é a realidade da maioria das mães.
“Nessa fase, que é também de amamentação, não é recomendado fazer dietas restritivas, já que é um período que o corpo da mulher está produzindo o leite materno e está com muitas mudanças hormonais devido a gestação. Essa cobrança extrema para voltar ao corpo de antes ‘para ontem’ é perigosa para a mãe e para o bebe”, alerta Renata Farrielo.
Dietas restritivas são um alerta para transtornos alimentares
Depois que a influenciadora compartilhou que está fazendo a dieta à base de ovo, outras também aderiram à restrição. Uma delas é a namorada do filho de Luciano Huck, Duda Guerra, de 16 anos, que anunciou que também ia seguir a dieta e compartilhou imagens do seu prato de claras de ovos.
Há várias pesquisas que relacionam dietas restritivas a compulsão e transtorno alimentar:
- ? Uma pesquisa do departamento de psiquiatria da Universidade de Melbourne, na Austrália, analisou 2,2 mil adolescentes. Do grupo, 42% das meninas faziam dieta e para os meninos o índice era de 12%. Segundo a análise, a exposição dessas pessoas à dieta e restrição alimentar (como reduzir a ingestão de carboidratos, contar calorias e pular refeições) aumentou em 18 vezes a chance de desenvolver um transtorno alimentar.
- ? Um estudo publicado em 2022 feito pelo departamento de Saúde Mental Comunitária, da Universidade de Haifa, em Israel, apontou a relação entre a restrição alimentar e desejo por comida e emoções negativas. A pesquisa observou 123 pacientes e percebeu que quanto mais exposta a restrição, mais sujeita a pessoa estava a sentimentos como desejo por comida, fome, emoções negativas.
O que as nutricionistas alertam é que a restrição pode ser gatilho para transtornos alimentares e que é preciso cuidado com a influência nas redes pela pressão de corpos em padrões cada vez mais magros.
Fariello é especialista em transtorno alimentar e alerta que a dieta do ovo não é uma novidade, assim como a dieta da sopa e da carne, que já ganharam fama nos anos 90 e 2000, quando havia a tendência de um corpo extremamente magro. Ela cita que o retorno desse tipo de restrição mostra que a moda por esse biotipo esteja de volta e que é um risco à saúde física e mental.
“Vivemos em uma sociedade imediatista, que valoriza muito a estética e a magreza. Estamos vendo a volta da magreza extrema e isso dá margem para surgirem soluções milagrosas. A questão é que esses comportamentos trazem o aumento de transtornos alimentares e comer transtornado, aumento da obesidade porque muitas vezes tem o efeito sanfona, grande insatisfação corporal, e até depressão”, pontua.
Menino de 5 anos ajuda mãe que entrou em trabalho de parto 20 dias antes do previsto em MG
Laura nasceu de 37 semanas, no corredor do apartamento da família, no Bairro São Pedro, em Juiz de Fora. Mãe e filho dormiam sozinhos em casa, quando ela começou a sentir as contrações ainda de madrugada.
Por Ana Clara Ciscotto, Larissa Zimmermann, Nathália Fontes*, TV Integração e g1 Zona da Mata — Juiz de Fora.
Seria só mais uma história de um nascimento, se a mãe não tivesse entrado em trabalho de parto 20 dias antes do previsto e se a pequena Laura não tivesse nascido dentro de casa, sem nenhum auxílio médico. O curioso caso aconteceu na quinta-feira (21), em Juiz de Fora.
A bebê estava prevista para nascer somente no dia 10 de dezembro, mas resolveu vir ao mundo bem antes, enquanto a mãe, Mariana Santos Ferreira, dormia sozinha em casa com o filho Arthur, de 5 anos. O parto inesperado aconteceu logo depois, no corredor do apartamento da família.
Laura, que nasceria somente no dia 10 de dezembro, nasceu no dia 21 de novembro — Foto: Arquivo Pessoal
Mariana diz que levantou por volta das 5h, sentindo uma cólica muito forte, mas não imaginou que seriam contrações para o parto. “Levantei com uma cólica muito forte. Pensei que fosse uma dor de barriga mesmo, que é muito comum da gestação. Depois de uns 15 minutos veio a cólica muito forte novamente e aí já percebi que estava entrando em trabalho e parto".
Ela ainda tentou ir para o hospital, mas as intensas contrações, em um curto intervalo de tempo, impediram qualquer locomoção.
Gritos do irmão alertaram os vizinhos
Com a irmãzinha prestes a nascer, Arthur saiu do apartamento e começou a gritar pelo corredor do prédio pedindo por ajuda.
"Tentei abrir a porta bem rápido. Comecei a gritar bem alto 'ajuda que minha mãe está grávida'".
Tatiana Freitas, uma das vizinhas, escutou os gritos do menino e foi ajudar a família. "Quando cheguei, vi a Mariana no corredor, e a neném já estava nascendo. A Laurinha veio com tudo, já fomos pegando ela e colocando na toalha. Foi um alívio quando ela chorou em meus braços”, recorda-se.
O pai de Laura, Rhamon Luís Ferreira, é metalúrgico, estava no trabalho e, quando chegou, levou um susto vendo que a filha já tinha nascido. “Quando eu entrei na porta e olhei para o final do corredor, vi Mariana sentada com a Laura no colo”.
Para ele, foi um misto de emoção, choque, felicidade e preocupação. “Foi uma experiência que eu nunca vou esquecer na vida”, explicou ele, com um sorriso no rosto.
Depois do parto, mãe e filha foram atendidas pelo Samu e encaminhadas para atendimento hospitalar. Lá, a família descobriu que a menina estava saudável, pesando 3 kg e medindo 47 centímetros. Um dia depois, a pequena recebeu alta, retornando para o apartamento onde nasceu.
Mundo tem 828 milhões de pessoas com diabetes e mais da metade não recebe tratamento, diz pesquisa
A taxa global de diabetes (tipo 1 e 2) dobrou entre os anos de 1990 e 2022. Pesquisadores apontam obesidade e má alimentação como causas para o aumento. O Brasil é o sexto país com maior número de pessoas com diabetes (22 milhões).
Por Rayane Macedo*, g1 — São Paulo.
Dos 828 milhões de adultos com diabetes (tipo 1 e 2) no mundo, 445 milhões deles, mais da metade (57%), não receberam tratamento em 2022. É o que aponta uma pesquisa global divulgada, nesta quarta-feira (13), pela revista científica "The Lancet".
No total, foram registradas taxas de tratamento estagnadas em muitos países de baixa e média renda. “Em 2022, apenas 5% a 10% dos adultos com diabetes em alguns países da África Subsaariana receberam tratamento, deixando um grande número em risco de complicações graves de saúde", disse o professor Jean Claude Mbanya, da Universidade de Yaoundé, em Camarões.
Os sete países com os índices mais baixos de cobertura para diabetes foram: Índia (133 milhões), China (78 milhões), Paquistão (24 milhões), Indonésia (18 milhões), Estados Unidos (13 milhões), Bangladesh (13 milhões) e Brasil (10 milhões).
A pesquisa mostra que a taxa global de pessoas com diabetes dobrou de aproximadamente 7% para cerca de 14%, entre 1990 e 2022. Em 1990, o número era de 198 milhões, enquanto em 2022 o número passou a 828 milhões. Desse total, é estimado que 22 milhões vivem no Brasil, o que torna o país com o sexto maior número de pessoas com diabetes no mundo.
Os pesquisadores apontam que a obesidade e a má alimentação são os principais fatores para o aumento da diabetes em nível global. Só no Brasil, é estimado que 75% dos adultos brasileiros terão obesidade ou sobrepeso em 20 anos.
"Prevenir o diabetes por meio de uma dieta saudável e exercícios é essencial para uma saúde melhor em todo o mundo. Nossas descobertas destacam a necessidade de ver políticas mais ambiciosas, especialmente em regiões de baixa renda, para que restrinjam alimentos não saudáveis, tornem alimentos saudáveis acessíveis e melhorem as oportunidades de exercícios, por meio de medidas como a entrada gratuita em parques públicos e academias de ginástica", afirma o Dr. Ranjit Mohan Anjana, da Fundação de Pesquisa de Diabetes de Madras, na Índia.
??Veja mais destaques da pesquisa:
- Os seis países com os maiores números de pessoas com diabetes são: Índia (212 milhões), China (148 milhões), Estados Unidos (42 milhões), Paquistão (36 milhões), Indonésia (25 milhões) e Brasil (22 milhões).
- De 1990 a 2022, as taxas globais de diabetes dobraram tanto em homens (6,8% em 1990 para 14,3% em 2022) quanto em mulheres (6,9% para 13,9%).
- As taxas mais altas de tratamento contra diabetes foram encontradas na Bélgica, com 86% de cobertura para mulheres e 77% para homens.
- O estudo, realizado pela NCD Risk Factor Collaboration (NCD-RisC) em parceria com a Organização Mundial da Saúde (OMS), usou dados de mais de 140 milhões de pessoas com 18 anos ou mais de mais de mil estudos em populações de diferentes países.
O que é diabetes
Diabetes é uma doença crônica (que não tem cura e não se resolve em um curto período), que resulta do aumento da glicose (açúcar) no sangue.
? Quando a glicemia (concentração de glicose) está alta, a capacidade do corpo de eliminar os radicais livres (moléculas liberadas pelo organismo que podem causar morte celular) é reduzida, o que compromete o metabolismo de diversas células.
? Por essa razão, pessoas com diabetes podem sofrer com dificuldade de cicatrização, já que as células responsáveis por esse processo são afetadas pelos radicais livres e não conseguem atuar como deveriam. Além disso, a má circulação sanguínea também prejudica a cicatrização.
Existem quatro tipos principais da doença: pré-diabetes — que acontece quando o nível de glicose está alto, mas ainda é anterior ao quadro de diabetes —, diabetes tipo 1, diabetes tipo 2 e diabetes gestacional.